Dans l’objectif de désengorger les services d’urgences et de faciliter l’accès aux soins des populations, le Service d’Accès aux Soins (SAS) est un dispositif prévu par le Pacte de refondation des urgences de 2019, qui a été réaffirmé lors du Ségur de la santé. Son but est de répondre aux besoins des patients pour les soins vitaux, urgents et non programmés à toute heure sur les territoires.
Le rôle du SAS est d’orienter au mieux les patients qui n’ont pas pu joindre leur médecin traitant ou prendre de rendez-vous avec celui-ci dans les 48h et de garantir une cohérence de leurs parcours de soins. Il permet une chaîne de soins coordonnée entre les acteurs de santé de l’hôpital et de la ville à l’échelle locale.
Des expérimentations ont été lancées en 2021 sur plusieurs sites pilotes avec pour objectif une généralisation progressive d’ici 2023. Dans ce cadre, l’avenant 9 à la convention médicale, paru en avril 2022, fixe le modèle d’organisation et de rémunération du SAS.
Une plateforme numérique nationale d’accès aux soins
En appui aux professionnels du SAS et afin d’assurer le relais entre les régulateurs et les effecteurs, le ministère chargé de la santé a mis en œuvre une plateforme numérique nationale. Celle-ci est destinée à leur usage exclusif et a été développée par l’Agence du Numérique en Santé (ANS).
Du côté des médecins régulateurs libéraux :
La plateforme leur permet d’avoir accès à un annuaire d’offre de soins accessible dans le territoire, d’identifier les disponibilités des professionnels en ville dans les 48h et de prendre rendez-vous pour le patient par téléphone ou via les outils équipant les professionnels de santé.
L’avenant 9 prévoit que les praticiens régulateurs libéraux perçoivent 90€/h de régulation, avec la prise en charge de leurs cotisations sociales. Ces montants sont valables pour les heures de régulation réalisées en semaine la journée (8h-20h) et le samedi matin (8h-12h). Les montants définis dans le cadre de la Permanence Des Soins Ambulatoires (PDSA) ne sont pas modifiés.
Du côté des médecins effecteurs libéraux :
Ceux-ci peuvent se créer un compte effecteur sur la plateforme digitale pour être reconnus des régulateurs et remonter leurs plages de disponibilités pour répondre aux demandes de soins non programmés. Ils peuvent également accepter d’être contactés ou non en sus de ces disponibilités. La rémunération prévue par l’avenant 9, sous réserve de remplir ces deux conditions, se compose d’un forfait de 1400 euros payé annuellement, complété par le versement d’un forfait trimestriel échelonné par paliers d’actes. Elle s’ajoute au tarif classique de la consultation.
Cheminement du SAS
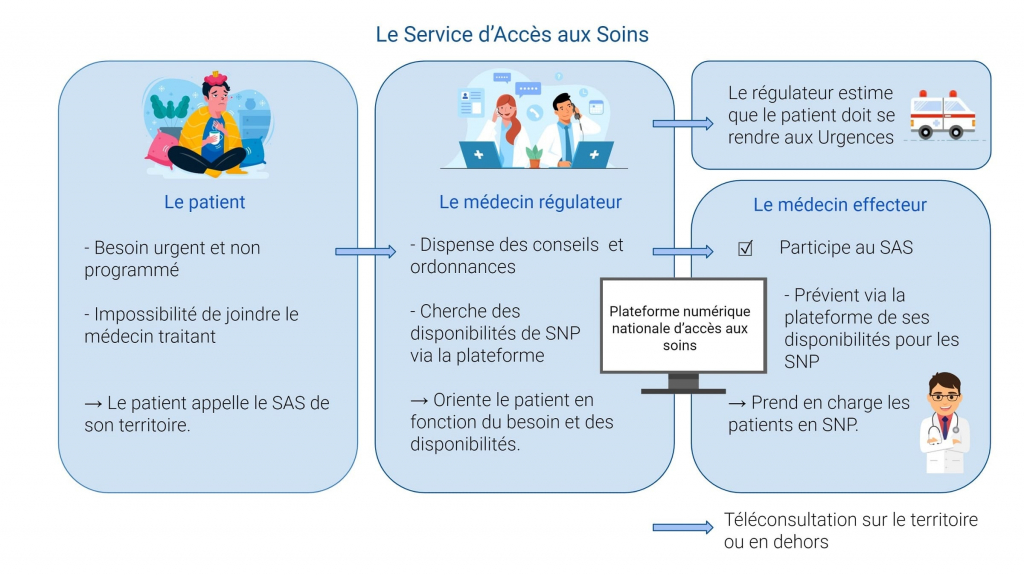
– Le régulateur vérifie que le patient n’a pas pu joindre son médecin traitant.
– Il analyse la situation et peut, si la situation le permet, dispenser un conseil téléphonique et/ou envoyer une prescription.
– Si le MT est indisponible et que le régulateur juge que le patient doit voir un médecin dans les 48h mais ne requiert pas une prise en charge hospitalière, il consulte les créneaux disponibles des médecins volontaires sur le territoire pour les soins non programmés.
– Si aucun créneau n’est disponible, le régulateur contacte la CPTS participant au SAS pour leur demander s’ils peuvent recevoir le patient dans les 48h.
– Si le SAS ne trouve aucun rendez-vous en présentiel sur le territoire dans les 48h , il peut alors planifier une téléconsultation, y compris en dehors du territoire du patient.
1 https://sas.sante.fr/
2 https://solidarites-sante.gouv.fr/systeme-de-sante-et-medico-social/segur-de-la-sante/le-service-d-acces-aux-soins-sas/article/la-remuneration-des-professionnels-de-sante-engages-dans-le-sas
Des centres de soins non programmés qui se développe en France
Les centres de SNP composés de libéraux, de médecins généralistes et spécialistes, d’infirmiers et d’autres professionnels de santé, sont une réponse aux demandes en urgence des patients. La pratique de la médecine en groupe, en ville et sur le territoire, impose cependant une organisation médicale coordonnée. Les médecins et les infirmiers qui travaillent en équipe au sein d’une structure ont besoin de services de télémédecine notamment, afin de mieux organiser leurs consultations en centre ou à distance. C’est une solution à l’engorgement des urgences à l’hôpital ainsi qu’aux demandes de SNP des patients, pour une médecine de qualité, valeur centrale du système de soins français.

Après un Master 2 en Sciences du médicament et une première carrière dans la recherche fondamentale en biologie, Camille décide d’acquérir une double compétence en Marketing des produits et services de santé. Convaincue du potentiel de la télémédecine dans le parcours de soins des patients et dans l’organisation du système de santé, elle intègre Medaviz en avril 2022.
